核心问题:电池老化的根本原因
iPhone 6s Plus 使用的是锂离子电池,这类电池有固有的化学特性,随着时间和使用次数的增加,其最大容量会逐渐下降。

(图片来源网络,侵删)
- 化学衰减: 锂离子电池在充放电过程中,内部的化学活性物质会逐渐退化,导致电池能够存储的电量(最大容量)越来越小。
- 循环次数: Apple 官方定义,当电池完成一次完整的“充电-放电”过程,计为一个“充电周期”,在经过约 500个充电周期 后,电池的最大容量会降至原始容量的 80% 左右,这被认为是电池健康的“设计寿命终点”。
- 环境影响: 长期处于高温或低温环境会加速电池老化,电量长期处于满电或完全耗尽状态也会对电池造成压力。
电池老化的常见症状
当你的 iPhone 6s Plus 电池老化后,你可能会遇到以下一个或多个问题:
- 续航时间显著缩短: 这是最明显的症状,以前一天一充没问题,现在可能半天就没电了,或者电量下降得特别快。
- 手机意外关机或重启:
- 症状: 在电量还比较高时(比如20%-30%),手机突然黑屏关机,或者自动重启。
- 原因: 这是 iOS 系统的一种“自我保护”机制,当电池老化,其“峰值负载能力”(即在高性能需求下瞬间输出的最大电流)下降,当系统检测到电池无法提供足够的电流来维持高负载运行(如打开相机、玩大型游戏、使用导航等)时,为了防止数据丢失和硬件损坏,系统会强制关机。
- 充电速度变慢或充电异常: 可能需要更长时间才能充满,或者在某个电量百分比上长时间停滞。
- 系统性能下降(“降频”):
- 背景: 2025年,Apple 承认了 iPhone 6s 系列存在的“意外关机”问题,并发布了 iOS 11.2.1 及后续版本的系统更新。
- 措施: 为了防止上述“意外关机”,系统会主动降低处理器的最高运行频率(即“降频”或“限速”),以减少功耗,确保手机能稳定运行。
- 影响: 用户会感觉手机变得“卡顿”、“反应慢”,尤其是在打开 App、切换后台时。这是很多老用户觉得“iPhone 6s 越用越慢”的主要原因之一,而不仅仅是系统臃肿。
如何检查电池健康状态?
你可以通过以下两种方式检查电池的健康状况:
通过 iOS 设置查看(最直接)
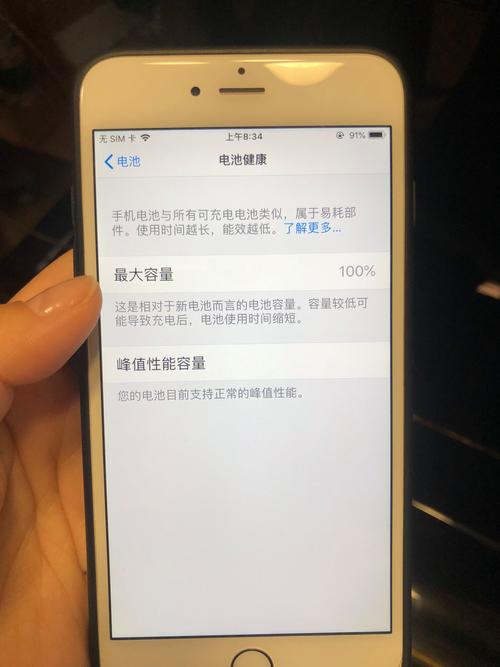
- 进入 “设置” > “电池” > “电池健康”。
- 你会看到两个关键数据:
- 最大容量: 这是相对于新电池的百分比,显示“85%”,意味着你的电池现在只能存储新电池85%的电量,这个数值越低,续航越差,低于80%就说明电池需要考虑更换了。
- 峰值性能能力: 这里会显示“正常”,如果系统检测到电池状况不佳,可能会显示“建议更换电池”,系统已经启动了降频保护机制。
通过第三方 App 查看(更详细)
在 App Store 搜索 “CoconutBattery” 或其他电池检测工具,连接电脑后可以查看更详细的电池循环次数和设计容量信息。
解决方案与建议
根据你的电池健康状态和使用需求,有以下几种解决方案:
(图片来源网络,侵删)
优化使用习惯(适用于“最大容量”尚可,如 >80%)
如果你的电池最大容量还在80%以上,只是感觉续航不如从前,可以尝试以下方法来延长续航:
- 开启低电量模式: 在“设置”中开启,可以限制后台活动和某些视觉效果。
- 降低屏幕亮度: 屏幕是耗电大户,适当调低亮度能有效省电。
- 关闭不必要的后台 App 刷新和定位服务: 在“设置-通用-后台 App 刷新”和“隐私-定位服务”中进行管理。
- 关闭动态效果: 在“设置-辅助功能-减弱动态效果”中关闭,可以减少动画带来的性能和电量消耗。
- 更新到最新的 iOS 系统版本: Apple 通常会在新系统中优化电池管理,但要注意,对于非常老旧的设备,新系统也可能更吃资源,需权衡。
更换电池(最根本、最有效的解决方案)
如果你的 “最大容量”低于 80%,或者 “峰值性能能力”提示建议更换,那么更换电池是最佳选择。
更换电池的途径:
- Apple 官方更换(最推荐):
- 优点: 使用原厂电池,质量有保障;更换后系统会重置电池健康数据,性能会恢复;享受官方质保。
- 缺点: 价格相对较高,对于 iPhone 6s Plus 这种老机型,Apple 可能已经停止提供官方电池更换服务,或者价格依然不菲,你可以先去 Apple Store 或 Apple 授权服务点咨询一下。
- 第三方维修店更换(性价比高):
- 优点: 价格便宜很多,通常是官方价格的1/3到1/2。
- 缺点: 电池质量参差不齐,可能使用非原厂或劣质电池;维修过程不规范可能损坏其他部件;没有官方质保,风险自担。
- 建议: 选择口碑好、使用品牌电池(如 LGC、Sunwoda 等)的维修店,更换后,电池健康数据可能无法在 iOS 系统中显示,但续航和性能会得到明显改善。
总结与建议
| 问题表现 | 可能原因 | 解决方案 |
|---|---|---|
| 续航明显缩短 | 电池最大容量下降(<80%) | 更换电池 |
| 电量20%左右突然关机/重启 | 电池峰值负载能力下降,系统启动降频保护 | 更换电池 |
| 手机感觉变慢、卡顿 | 系统为防止关机而主动降频 | 更换电池(最有效),或尝试恢复出厂设置(治标不治本) |
| 电池健康显示“建议更换” | 电池性能已无法满足系统要求 | 尽快更换电池 |
给你的最终建议:

(图片来源网络,侵删)
如果你的 iPhone 6s Plus 还能正常使用,且你对它有感情,或者只是作为一个备用机,更换一块新电池是绝对值得的投资,这不仅能解决续航焦虑,更能恢复手机的流畅度,让它“重获新生”,再用一两年完全没有问题。
更换前,建议先用 “设置-电池-电池健康” 确认一下电池状态,做到心中有数,如果选择第三方,一定要找靠谱的店家。




